|
Avertissement
|
Si vous arrivez
directement sur cette page, sachez que ce travail est un rapport
d'étudiants et doit être pris comme tel. Il peut donc
comporter des imperfections ou des imprécisions que le lecteur
doit admettre et donc supporter. Il a été
réalisé pendant la période de formation et
constitue avant-tout un travail de compilation bibliographique,
d'initiation et d'analyse sur des thématiques associées
aux technologies biomédicales. Nous
ne
faisons
aucun
usage
commercial
et
la
duplication
est
libre.
Si
vous
avez
des
raisons
de
contester ce droit d'usage, merci de nous en faire part .
L'objectif de la présentation sur le Web est de
permettre l'accès à l'information et d'augmenter ainsi
les échanges professionnels. En cas d'usage du document,
n'oubliez pas de le citer comme source bibliographique. Bonne
lecture...
|
|
Réflexion
sur la Politique de Maintenance Préventive
|

|

Christophe
CERAM
|
|
|
|
|
RESUME
Un
service biomédical doit définir sa politique de
maintenance afin de répondre aux exigences réglementaires
et d’améliorer le suivi du parc des Dispositifs Médicaux.
En effet, avec une politique de maintenance curative, le service met en
valeur son efficacité. En planifiant les maintenances, les gains
financiers, techniques et humains seront optimisés…
Mots clés : Politique de maintenance,
Règlementation, Maintenance préventive, Planning
prévisionnel
|
ABSTRACT
Biomedical service must define its policy
of maintenance to meetregulatory requirements and
improve asset tracking medical devices. Indeed,
with a policy of corrective maintenance,
serviceenhances its effectiveness. In
planning maintenance, financial gains,technical and human
resources will be optimized ...
Key words : Maintenance Policy, Regulation, Preventive
Maintenance, PlanningForecast
|
Remerciements
Je tiens à remercier :
- Monsieur Mourabit, Ingénieur biomédical et Monsieur
Medina,
Responsable de l’atelier, de m’avoir accueilli en stage dans le service
biomédical de Pontoise
- Les agents du service Biomédical pour leur accueil
- Les membres de l’équipe pédagogique de l’UTC pour la
qualité de l’enseignement et leur disponibilité
Sommaire
INTRODUCTION
1. CONTEXTE
1.1.
Description du Centre Hospitalier René Dubos
1.2.
Aspects règlementaires
1.3.
Enjeux et problématique
2. ETAT DES LIEUX
2.1.
Grille autodiagnostic
2.2.
Résultat de l’autoévaluation
2.3.
Dispositifs Médicaux
2.4.
Règlementation
2.5.
Outils de maintenance et de contrôle
2.6.
Coûts
2.7.
Ressources humaines
2.8. Management
3.
PLANIFICATION DU PREVENTIF
3.1.
Maintenances Préventives planifiées
3.2. Types
d’équipement à effectuer en interne
3.3.
Temps de maintenance
3.4.
Résultats
3.5.
Planning
CONCLUSION
BIBLIOGRAPHIE
GLOSSAIRE
ANNEXES
INTRODUCTION
Dans le but d’assurer une qualité et une sécurité
des soins à ses patients, un hôpital doit garantir la
maîtrise en exploitation de ses Dispositifs Médicaux. La
nouvelle organisation du service biomédical implique de
redéfinir sa politique de maintenance.
Comment optimiser la maintenance préventive au Centre
Hospitalier René Dubos à Pontoise ?
Dans le premier chapitre, on commencera par une présentation de
l’hôpital. On présentera ensuite le contexte
règlementaire. On verra en détail l’organisation actuelle
de la politique de maintenance dans le deuxième chapitre. Enfin,
on proposera un planning prévisionnel de maintenance en interne
pour l’année 2012 dans le dernier chapitre.
1. CONTEXTE
1.1. Description
du Centre Hospitalier René Dubos
De l’hôpital royal…
L’histoire longue de l’hôpital plonge ses racines au cœur
notamment du XIIIème siècle, siècle d’or du Moyen
Age français à l’époque où Pontoise, ville
royale, était une des résidences
préférées de Monseigneur Saint-Louis au cœur de
l’Etat capétien.
En effet, le Saint Roi, consacre en 1259 le produit d’une amende
infligée au féroce seigneur Enguerrand de Coucy à
la construction sur les bords de l’Oise, au pied de son château
fort, d’un Hôtel-Dieu qui reprend l’activité de la Maison
Dieu Saint-Guillaume laquelle était située place du
Grand-Martroy, auprès de l’église Saint-Maclou et
était tombée en décadence.
Le Roi y établit une communauté de quatorze religieuses
Augustines sous la direction d’une Supérieure, qui tiendra
l’établissement jusqu’à la Révolution.
En 1792, l’Hospice Saint-Jacques, fondé en 1378 pour
héberger les pèlerins allant à Saint-Jacques de
Compostelle, et l’Hospice des pauvres enfermés
créé par le corps de ville, sont réunis à
l’Hôtel-Dieu.
Les bâtiments, devenus vétustes et exigus sont
détruits et remplacés en 1826, par d’autres, construits
par le pontoisien Fontaine, architecte de Napoléon 1er, de Louis
XVIII et de Charles X.
En 1935, un nouvel hôpital ouvre ses portes (bâtiments en
briques rouges). Les personnes âgées restent cependant au
sein de l’ancien Hôtel-Dieu jusqu’à l’incendie de 1940. La
Maison de Retraite Saint-Louis, édifiée en1957 sur le
tènement du Centre Hospitalier, requalifiée en E.H.P.A.D.
est le témoin toponymique vivace de ce passé royal.
Un nouveau chapitre de l’histoire hospitalière s’ouvre en 1978,
date à laquelle le bâtiment principal actuel regroupant la
majeure partie du dispositif hospitalier est mis en service.

Figure 1: Bâtiment Femme-Enfant de l'Hôpital de Pontoise
(Source: [
I1])
… A l’hôpital moderne
Les patients bénéficient des services de médecins
et chirurgiens de très haut niveau, et de personnels
compétents et motivés.
L’hôpital fait l’objet d’une modernisation continue aussi bien de
ses structures (mise en fonctionnement en 2006 d’un nouveau
bâtiment femme-enfant, rénovation actuellement en cours de
11 salles d’opérations, livraison imminente d’un nouveau
bâtiment médico-technique…), que de ses équipements
(mise en service d’un deuxième scanner en 2008, installation
prochaine d’une troisième gamma caméra et d’un tomographe
à émission de positons…).
Son organisation interne vise à l’adapter en permanence aux
besoins de ses malades, c’est ainsi que les autorisations
d’activité de soins qui lui sont octroyées par
l’Autorité de planification sont déployées en
continu (gériatrie aigue, soins intensifs d’hématologie
et de thérapie cellulaire, centre de diagnostic prénatal,
unité de soins intensifs neuro-vasculaire, unité de soins
palliatifs…).
Elle tend également à l’adapter aux nouvelles
modalités de financement des établissements de
santé.
Notre Centre Hospitalier assume depuis sa création sa mission de
service public : l’accès à des soins de qualité
pour tous sans sélection par l’argent. A cet effet, les
personnels font vivre au quotidien l’aphorisme de Pasteur :
« soigner, et si possible guérir, soulager toujours
», animés par le système de valeurs empreint de
dévouement et de désintéressement, qui est la
raison d’être et qui a toujours fait la force et l’honneur de
l’hôpital public.
L’établissement d’aujourd’hui, l’un des plus importants,
modernes et performants d’Ile-de-France, est classé dans la
catégorie des établissements de référence
et pour certains de ses segments d’activité des
établissements de recours.
Il est souvent cité dans la grande presse nationale pour
l’excellence de ses prestations.
Ses équipes médicales, chirurgicales, pharmaceutiques,
soignantes, techniques, hôtelières, et gestionnaires ont
à cœur de tout mettre en œuvre pour donner entière
satisfaction à la patientèle qui leur fait confiance.
Source : site Internet du Centre Hospitalier de Pontoise (voir [I1])
1.1.1. Situation [I2]
Le Centre Hospitalier René Dubos est situé à
Pontoise dans le département du val d’Oise (95) à 30
kilomètres au nord-ouest de Paris.
Il est placé au milieu d’un bassin de 4 départements
(l’Eure, les Yvelines, le val d’Oise et l’Oise) ce qui
représente une population d’environ 500000 habitants.
Avec ses 692 lits MCO (Médecine, Chirurgie, Obstétrique),
il est l’un des quatre plus grand Centre Hospitalier de la
région parisienne, il est aussi un des premiers à obtenir
la certification HAS version 2010.
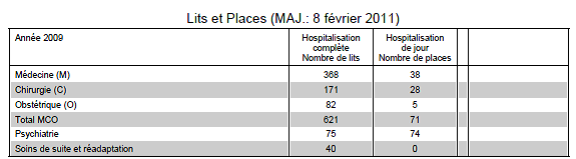
Figure 2 : Nombre de lits au Centre Hospitalier de Pontoise (source:[
I2])
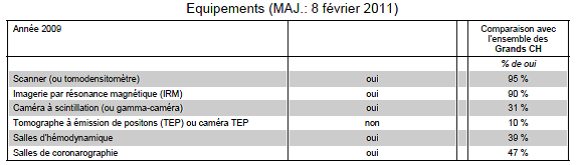
1.1.2. Equipements [I2]
Figure 3 : Equipements du Centre
Hospitalier (Source:[
I2])
Le Centre Hospitalier René Dubos possède :
- 2 scanners
- 1 IRM
- 3 Gamma caméras
- 1 salle d’hémodynamique
- 1 salle de coronarographie
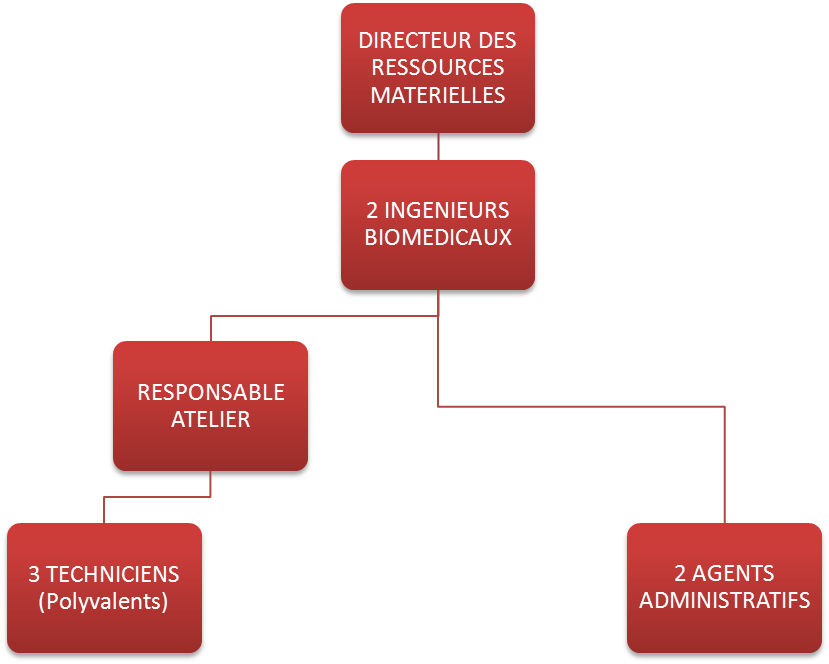
1.1.3. Service Biomédical
Le service biomédical du CHRD se compose ainsi :
Figure 4 : Organigramme du service
biomédical
1.2. Aspects
règlementaires
Les exigences de la réglementation sur la maintenance
obligatoire amènent le service biomédical à
être très organisé et structuré pour
s’adapter constamment à l’évolution.
1.2.1. Directive 93/42/CEE (du 23 Août 1993) [R1]
En imposant le marquage CE, elle donne le véritable
départ de la notion de qualité pour les dispositifs
médicaux. Il implique les constructeurs, mais également
les services biomédicaux publics et privés, qui ont une
obligation de prendre des dispositions nécessaires pour assurer
en permanence le bon fonctionnement, la sécurité des
patients et des utilisateurs lors de l'utilisation des dispositifs
médicaux.
1.2.2. Décret n°96-32 du 15 Janvier 1996 [R5]
Celui-ci décrit le système de matériovigilance qui
définit, notamment, la surveillance du risque de
dangerosité des dispositifs médicaux lors de leur
utilisation ainsi que l'organisation du système national de
matériovigilance.
1.2.3. Arrêté du 3 Octobre 1995 relatif
aux modalités d’utilisation et de contrôle des
matériels et des dispositifs médicaux [R3]
Cet arrêté impose la mise en place dans tout
établissement de santé d'une organisation
spécifique pour s'assurer que tous les matériels et
dispositifs médicaux destinés à assurer
l'anesthésie et la surveillance post-interventionnelle :
- Soient contrôlés lors de leur
première mise en service et lors de toute remise en service pour
s'assurer que l'installation est faite conformément aux
spécifications prévues par le participant,
- Font l'objet d'un contrôle de leur bon
état et leur bon fonctionnement avant chaque utilisation sur des
patients,
- Font l'objet d'une maintenance organisée,
adaptée à leurs conditions d'utilisation.
Les contrôles de mise en service, de vérification de leur
bon état et de leur bon fonctionnement, ainsi que de maintenance
doivent faire appel à des procédures spécifiques
à chaque famille de dispositifs.
1.2.4. La loi du 1er Juillet 1998 n°98-535
relative au renforcement de la veille sanitaire et du contrôle de
la sécurité sanitaire des produits destinés
à l’homme, article 14-III - Article L.665-5 sur la
maintenance et le contrôle qualité des dispositifs
médicaux [R4]
Par cette loi, le Législateur souhaite voir élaborer un
outil pour le maintien de la conformité des performances du
dispositif médical mis sur le marché et en service. Cette
demande se traduit dans la préparation d'un décret
d'application qui responsabilisera l'exploitant pour assurer la
sécurité des patients et des utilisateurs des dispositifs
médicaux.
Ces contrôles de qualité devront être
réalisés en interne/externe par des personnes ou
organismes habilités à réaliser ce type de
contrôle.
1.2.5. La norme AFNOR XPS 99-170 publiée en
Septembre 2000 sur « la maintenance des dispositifs
médicaux » [N1]
Elle apporte les exigences et les recommandations nécessaires
à la mise en place d'un système qualité pour la
maintenance des dispositifs médicaux en priorité au sein
du service biomédical d'un établissement de santé.
Elle s'applique également aux autres acteurs tels que les
fabricants, les distributeurs et les sociétés de
maintenance.
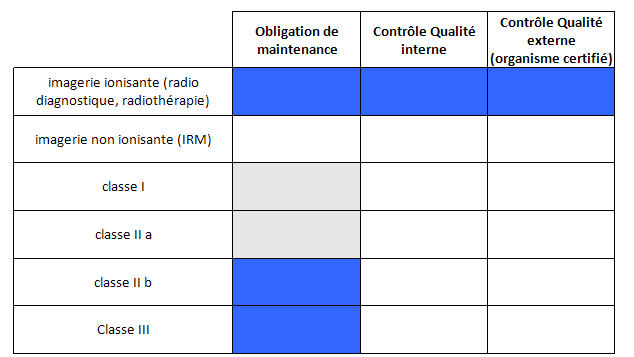
1.2.6. Décret n°2001-1154 du 5
Décembre 2001 (JO du 7/12/2001) [R6]
Relatif à l'obligation de maintenance et au contrôle
qualité des dispositifs médicaux. Ce décret
distingue plusieurs types de dispositifs médicaux :
- Les dispositifs médicaux soumis à
maintenance obligatoire par le fabricant ou un fournisseur de tierce
maintenance
- Les dispositifs médicaux soumis à
Contrôle Qualité Externe par un organisme
indépendant reconnu par l’AFSSAPS
- Les dispositifs médicaux soumis au minimum
à un Contrôle Qualité dit interne,
réalisé par l'exploitant ou sous sa responsabilité
par un prestataire de service
Pour les dispositifs médicaux soumis à l’obligation de
maintenance, au contrôle qualité interne et / ou au
contrôle qualité externe, l’exploitant doit :
- disposer d’un inventaire de chaque dispositif qu’il
exploite, tenu à jour, mentionnant les dénominations
communes et commerciales, le nom du fabricant et du fournisseur, le
numéro de série, sa localisation et la date de sa
première mise en service
- définir et mettre en œuvre une organisation
destinée à s’assurer de l’exécution de la
maintenance et du contrôle qualité interne ou externe des
dispositifs médicaux. Les modalités de cette organisation
sont précisées dans un document. Dans les
établissements de santé, l’organisation, adoptée
après avis des instances médicales consultatives, est
portée à la connaissance des utilisateurs. Les
changements de l’organisation donnent lieu, sans délai, à
la mise à jour du document
- disposer d’informations permettant
d’apprécier les dispositions adoptées pour l’organisation
de la maintenance et du contrôle qualité interne ou
externe, ainsi que les modalités de leur exécution
- tenir à jour un registre, pour chaque
dispositif médical, registre dans lequel sont consignées
toutes les opérations de maintenance et de contrôle
qualité interne ou externe, avec pour chacune d’elles :
- l’identité de la personne qui les a
réalisées et son employeur la date de réalisation
des opérations effectuées et la date d’arrêt et de
reprise d’exploitation (en cas de non-conformité), la nature de
ces opérations, le niveau de performance obtenu et le
résultat concernant la conformité du dispositif
médical.
Ce registre doit être conservé cinq ans après la
fin d’exploitation du dispositif (sauf dispositions
particulières fixées par décision du Directeur
Général de l’AFSSAPS pour certaines catégories de
dispositifs).
1.2.7. L’arrêté du 3 mars 2003[R7]
L’arrêté du 3 mars 2003 » publié au journal
officiel du 19 mars 2003 fixe les familles des dispositifs
médicaux soumis à l’obligation de maintenance et de
contrôle qualité ainsi que les dates d’application.
Cette liste est publiée en annexe 1, 2 et 3 de
l’arrêté.
Tableau 1: Tableau récapitulatif
1.2.8. La Norme XP 99-171[N2]
« Maintenance des dispositifs médicaux - Modèle et
définition pour l’établissement et la gestion du registre
sécurité, qualité et maintenance d’un dispositif
médical (RSQM). »
La norme XP S99-171 propose le registre de Sécurité, de
Qualité et de Maintenance (RSQM) afin d’assurer la
traçabilité de toutes les opérations
effectuées sur chaque dispositif médical.
L’application de cette norme permet de répondre au minimum
au décret 1154-2001 du 5 décembre 2001.
Le RSQM s’applique à tous les dispositifs médicaux sans
exception de classe et de type. Chaque dispositif médical doit
posséder son propre registre, celui-ci doit contenir toutes les
opérations de maintenance, de contrôle qualité et
de contrôle sécurité effectuées sur le
dispositif médical de son installation à sa
réforme.
Ce registre doit être maintenu à jour par l’exploitant et
être toujours disponible, cela même cinq ans après
la réforme du dispositif médical. Le RSQM peut être
soit sous support papier ou support informatique, le plus souvent une
GMAO (Gestion de la Maintenance Assistée par
Ordinateur). En général, on utilisera la forme papier
afin de classer les rapports des intervenants extérieurs.
1.3. Enjeux et
problématique
Pour assurer la qualité et la sécurité des soins
du patient, l’établissement veut rester conforme à
la réglementation. Ainsi, la priorité du service
biomédical est de définir sa politique de maintenance.
Un meilleur suivi des Dispositifs Médicaux du Centre Hospitalier
de Pontoise permettra une organisation efficace et facilitera le
contrôle qualité et la maintenance préventive.
L’outil QQOQCP permet d’identifier clairement la réponse au
problème « Comment organiser la maintenance
préventive au Centre Hospitalier René Dubos » :
Figure 6 : Outil qualité QQOQCP
Quels sont les acteurs concernés par le
problème :
- Le service biomédical, la Direction des
Ressources Matérielles, et les services de soins sont
directement concernés par le problème. La
résolution de ce problème a une influence sur le patient.
Quel est le problème :
- Il s’agit du respect de la règlementation :
l’obligation de maintenance
Où se situe le problème:
- Il s’applique au centre hospitalier René
Dubos à Pontoise
Quand se situe le problème:
- Il s’applique depuis l’application du Décret
du 5 décembre 2001
Comment mesurer le problème et sa solution:
- On mesure le problème en réalisant un
état des lieux
- On peut mesurer la solution en réalisant la
planification complète des maintenances préventives et
des contrôles qualité [RP6]
Pourquoi résoudre ce problème et
quels sont les enjeux:
- Résoudre ce problème permet d’assurer
la qualité et la sécurité des soins du patient. Il
permet aussi d’assurer la traçabilité des interventions
subies par les DM avec la mise à jour du RSQM. Enfin, il permet
d’améliorer la communication et la confiance entre les acteurs
concernés
2. ETAT DES LIEUX
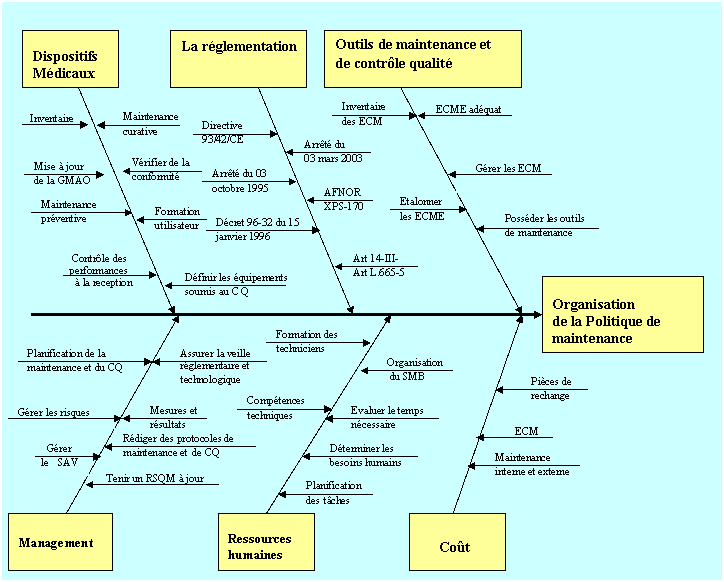
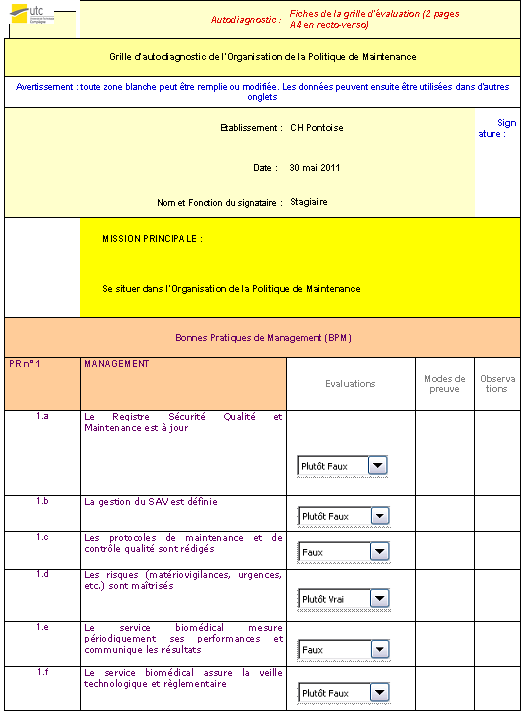
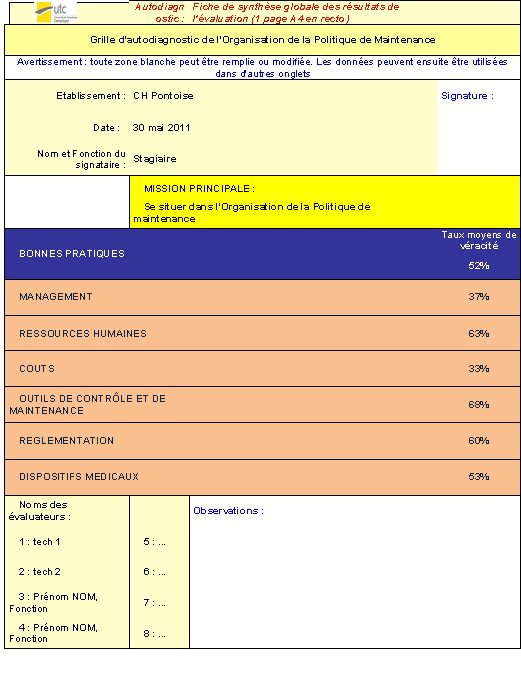
Un audit est réalisé afin de mieux observer
l’organisation du service biomédical vis-à-vis de la
règlementation. Un autodiagnostic est
réalisé avec une grille basée sur
l’organisation de la politique de maintenance au CHRD avec le diagramme
d’Ishikawa qui permet d’identifier la majeure partie des
éléments pouvant influer sur la qualité de la
politique de maintenance [RP1]:
Figure 7 : Diagramme d'Ishikawa sur
l'organisation de la Politique de maintenance
2.1. Grille
autodiagnostic
Une grille est élaborée pour permettre l’autodiagnostic
du service biomédical (voir annexe 2).
Cette grille pondérée est composée d’une
échelle de véracité avec les niveaux
suivants :
- Faux unanime : À l’unanimité, on peut
dire que l’action n’est pas réalisée
- Faux : Une personne au moins considère que
l’action n’est pas réalisée
- Plutôt faux : Rien ne permet d’identifier la
réalisation de l’action
- Plutôt vrai : L’action est
réalisée de manière aléatoire
- Vrai : L’action est systématiquement
réalisée
- Vrai prouvé : La réalisation de
l’action est systématique et peut être prouvée
Cette grille permet de mesurer l’organisation de la politique de
maintenance.
2.2. Résultat
de l’autoévaluation
Voici le résultat de l’autoévaluation de l’organisation
de la politique de maintenance du service biomédical (voir annexe 3):
Figure 8 : Résultat de
l’autodiagnostic du service Biomédical
PROCESSUS
|
RESULTAT
|
MANAGEMENT
|
49%
|
RESSOURCES
HUMAINES
|
40%
|
COUTS
|
33%
|
OUTILS DE
CONTROLE ET DE MAINTENANCE
|
68%
|
REGLEMENTATION
|
60%
|
DISPOSITIFS
MEDICAUX
|
53%
|
RESULTAT
FINAL
ORGANISATION DE LA POLITIQUE DE MAINTENANCE
|
50%
|
Tableau 2: Relevé des
résultats de l'autodiagnostic
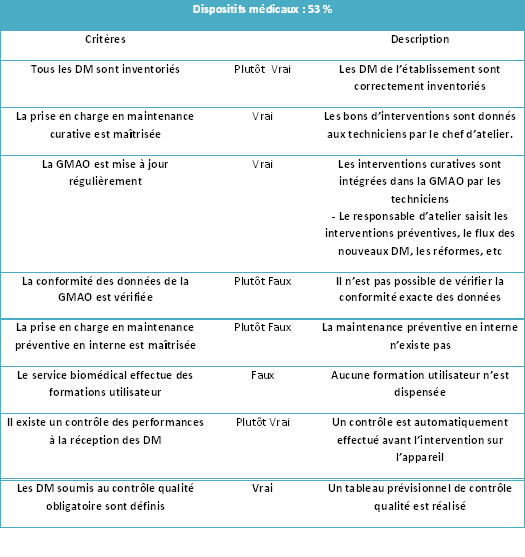
2.3. Dispositifs
Médicaux
2.3.1. Résultat de l’autoévaluation
Tableau 3: Résultat des
"Dispositifs Médicaux"
2.3.2. Analyse
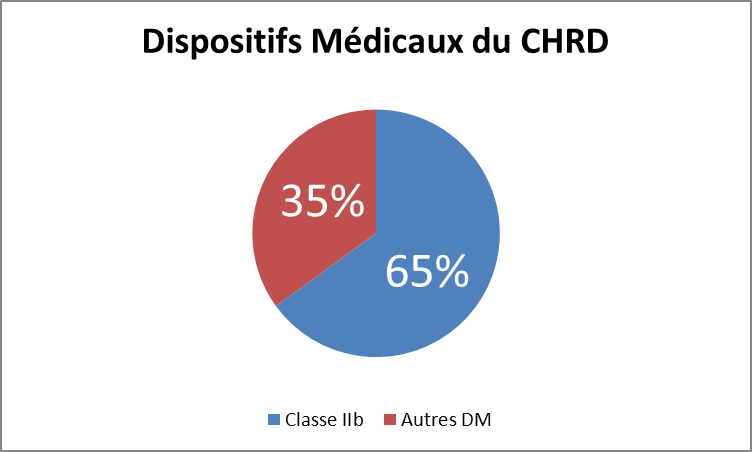
Voici la part d’équipement soumis à l’obligation de
maintenance à l’hôpital de Pontoise :
Figure 9 : Inventaire des DM
d'après la GMAO
Deux tiers des équipements répertoriés sur la GMAO
sont de classe IIB et sont donc soumis à l’obligation de
maintenance conformément au décret 2001-1154 et à
l’arrêté du 23 mars 2003.
Afin de pouvoir appliquer la maintenance en interne, il faut prioriser
certains équipements en calculant leur criticité à
l’aide de la méthode PIEU.
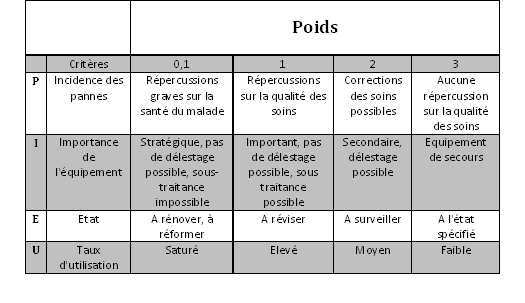
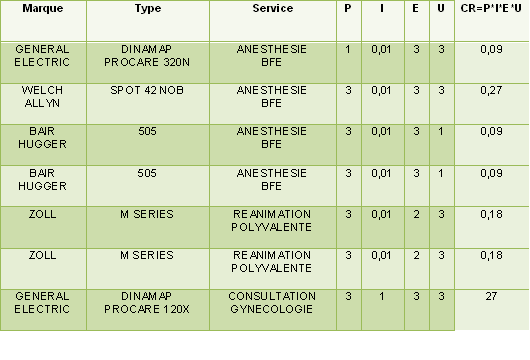
2.3.3. La méthode PIEU
La méthode PIEU permet de calculer la criticité d'un
dispositif médical en tenant compte des incidences des pannes
sur la santé du malade, de son importance stratégique, de
son état et de son taux d'utilisation.
Cette criticité PIEU (exprimée sous forme d'indice)
permet de mettre en évidence et de hiérarchiser les
équipements sensibles sur lesquels doit être axée
en priorité la politique de maintenance.
Plus l'indice est petit, plus le dispositif médical est critique.
Aucune des pondérations n'est égale à 0 afin de
mieux hiérarchiser les différents dispositifs
médicaux critiques.
Tableau 4: Tableau de criticité
Criticité CR= P× I ×E ×U
La sélection des équipements est simplifiée
grâce à la méthode PIEU : en effet, les
équipements prioritaires sont traités en maintenance en
interne. Un exemple de répartition des équipements est
proposé dans l’annexe 4.
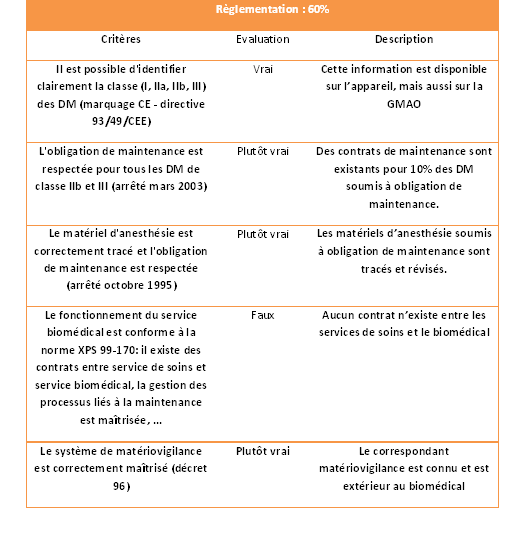
2.4. Règlementation
Résultat de l’autodiagnostic
Tableau 5: Résultat de la
"Règlementation"
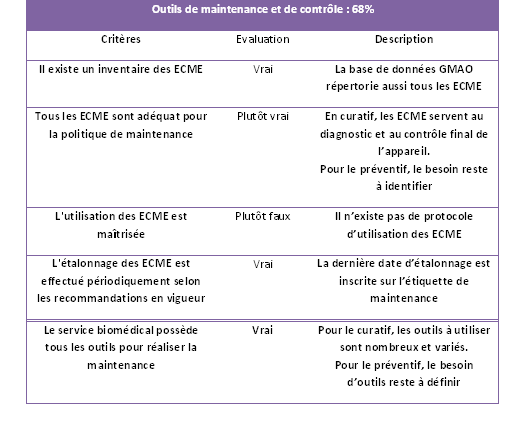
2.5. Outils de
maintenance et de contrôle
2.5.1. Résultat de l’autodiagnostic
Tableau 6: Résultat des "Outils
de contrôle"
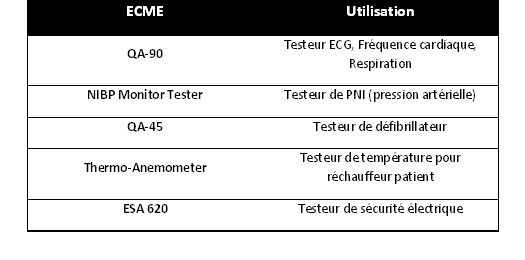
2.5.2. ECME
Le tableau suivant indique les différents ECME disponible
à l’atelier pour la maintenance :
Tableau 7: Récapitulatif des
ECME
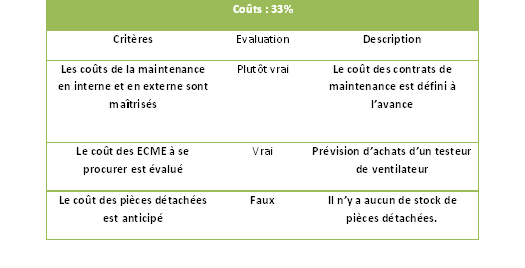
2.6. Coûts
2.6.1. Résultats de l’autodiagnostic
Tableau 8: Résultat des "coûts"
2.6.2. Coût maintenance préventive
Le coût global représente les coûts des
pièces de rechange, le coût des éventuels ECME
manquants, et le coût de la maintenance, interne ou externe
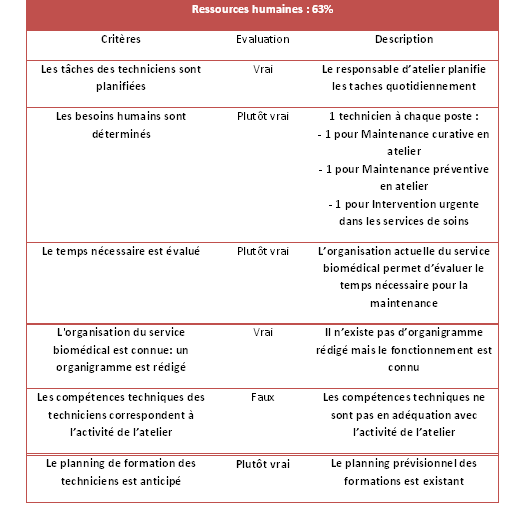
2.7. Ressources
humaines
2.7.1. Résultat de l’autoévaluation
Tableau 9: Résultats des
"Ressources Humaines"
2.7.2. Temps de maintenance [Annexe
5]
La maintenance est assurée par 3 techniciens :
- 1 technicien pour les interventions curatives dans
les services de soins
- 1 technicien pour la maintenance curative en
atelier
- 1 technicien pour la maintenance préventive
D’après les calculs effectués en Annexe 5, le temps
alloué à la maintenance préventive en interne pour
l’année est de 1155 heures.
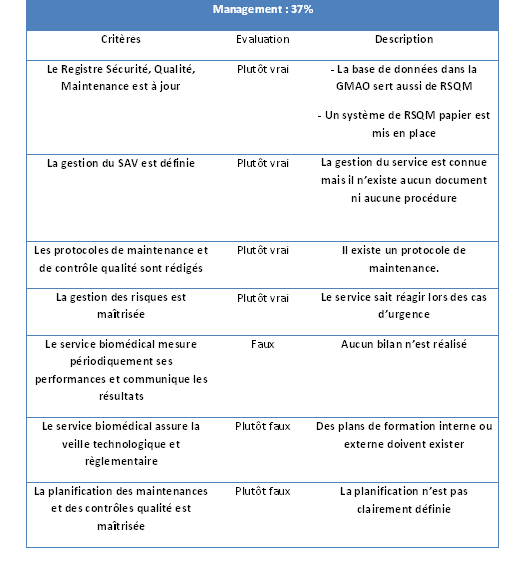
2.8. Management
2.8.1. Résultat
Tableau 10: Résultat du «
Management »
3. PLANIFICATION
DU PREVENTIF
3.1.
Maintenances Préventives planifiées
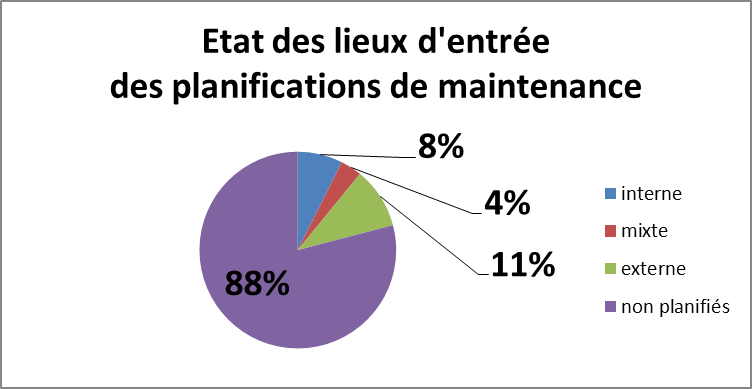
3.1.1. Etat des lieux d’entrée
Voici une représentation graphique des planifications de
maintenance au début du stage :
Figure 13: Etat des lieux des MP au
début du stage
Pour 3486 DM de classe IIB, voici le nombre de DM planifiés dans
la GMAO:
- en interne : 286 DM
- en externe : 389 DM
- en mixte : 136 DM
- non planifiée: 2978 DM
3.2. Types
d’équipement à effectuer en interne
3% des dispositifs médicaux seront pris en charge en interne par
le service biomédical. Cela concerne 55 équipements
répartis ainsi:
Type d'équipements
|
TENSIOMETRE AUTOMATIQUE
|
DEFIBRILLATEUR
|
AUTOCLAVE
|
RECHAUFFEUR PATIENT
|
Tableau 11: Récapitulatif des DM
Ces types d’équipements ont été choisis
grâce à la criticité des dispositifs (voir exemple
en annexe 4).
55 DM sont classés en forte criticité.
3.3. Temps de maintenance
Exemple de temps pour effectuer la maintenance :
Tous les ans :
8 Défibrillateurs : 24h
40 Réchauffeurs : 60h
5 Tensiomètres Automatiques : 5h
Tous les mois :
3 Autoclaves : 9h x 12 mois = 108h
55 DM sont concernés pour un temps total de maintenance de 197
heures
Le temps de maintenance du service biomédical étant de
1155 heures, le temps restant pourra être consacré
à la maintenance curative ou à la formation.
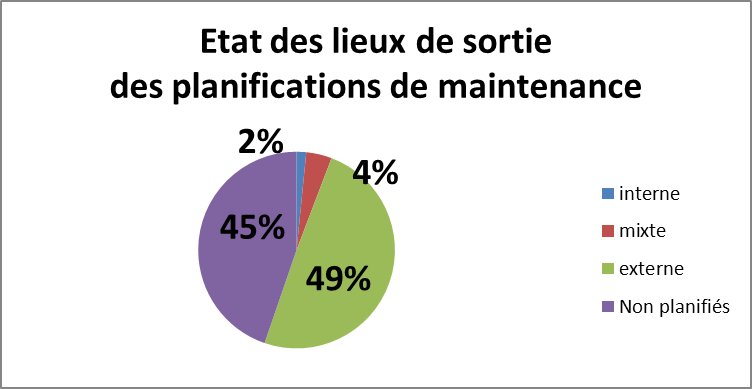
3.4. Résultats
Présentation du résultat sous forme graphique :
Figure 17 : Etat des lieux en fin de
stage
Pour 3486 DM de classe IIB, voici le nombre de DM planifiés dans
la GMAO:
- en interne : 55 DM
- en externe : 1725 DM
- en mixte : 147 DM
- non planifiée: 1559 DM
Le nombre de DM à effectuer en interne est de 55 DM : en
effet, la priorité est de planifier les équipements ayant
une forte criticité. La conséquence directe est
d’augmenter le nombre de DM à 1688 DM à effectuer en
externe.
Le nombre de DM à planifier est passé à 1559 DM.
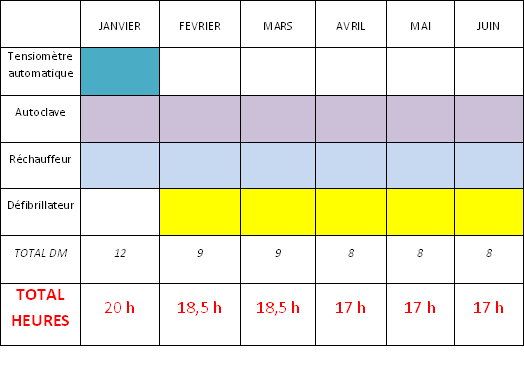
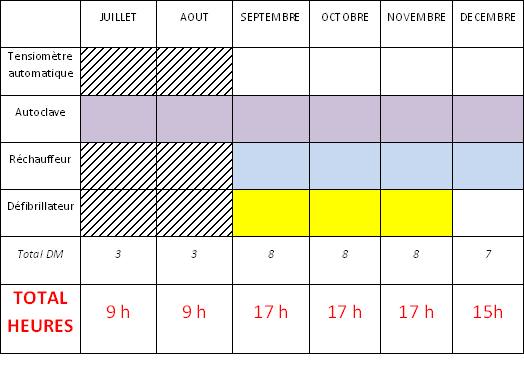
3.5. Planning
Le planning prévisionnel de maintenance en interne pour
l’année 2012 est créé ; le service
biomédical consacre un temps de 192 heures pour l’année
pour réaliser des opérations de maintenance
préventive.
Tableau 12: Planning 1er semestre 2012
Tableau 13: Planning 2eme semestre 2012
Il n’y a pas de prévisions de maintenance préventives au
mois de juillet et d’août (sauf pour les autoclaves) : ces mois
sont réservés pour les congés des techniciens ou
pour combler un éventuel retard.
En conclusion, 55 DM seront traités pour un temps de maintenance
de 192 heures.
CONCLUSION
Ce travail effectué permet d’établir un planning de
maintenance en interne. Les 3 techniciens de l’atelier
biomédical vont réaliser la maintenance sur 55
Dispositifs Médicaux ayant une forte criticité, ce qui
représente 192 heures de maintenance préventive. La
répartition de la maintenance des Dispositifs Médicaux
sur l’année leur permet d’être toujours polyvalents.
Perspectives d’avenir
Le planning de maintenance débute en 2012 ; la formation des
techniciens est donc indispensable pour réaliser des
économies en augmentant peu à peu le nombre de
dispositifs médicaux en prenant en charge les Dispositifs moins
critiques.
L’optimisation des locaux est la suite logique : le technicien de
maintenance préventive doit posséder un local avec une
zone de test. La formation des techniciens doit servir de
préparation : les techniciens suivront des formations afin de
réduire le nombre de DM pris en charge en externe. Enfin, il
faut diminuer le coût de la maintenance externe en augmentant le
nombre de DM pris en charge en maintenance interne.
L’embauche de nouveaux techniciens peut augmenter le nombre d’heure
à effectuer pour la maintenance préventive interne (200h
actuellement) : elle peut augmenter aussi le nombre de DM à
traiter.
Conclusion
L’étude de la politique de maintenance au Centre Hospitalier
René Dubos a permis de planifier la maintenance
préventive en interne. Des indicateurs de maintenance sont mis
en place pour mesurer l’activité en interne et en externe :
- le nombre d’intervention préventive réalisé en
interne par rapport au nombre d’intervention préventive interne
prévu
- le nombre d’intervention préventive externe
réalisé par rapport au nombre d’intervention
préventive externe prévu
Une étude sur la manière de réduire le coût
de la maintenance externe permettra de réaliser des
économies à l’hôpital de Pontoise.
BIBLIOGRAPHIE
Sites Internet visités
Tous les sites ont été visités le 30 mai 2011
[I1] : Site Internet du Centre
Hospitalier René Dubos :
http://www.ch-pontoise.fr/include/home.htm
[I2] : Site Internet de la
plateforme d’informations sur les établissements de santé
http://platines.gouv.fr
[I3] : Site Internet Technologies
Biomédicales
http://www.technologie-biomédicales.com
Textes règlementaires
[R1] : Directive
93/42/CEE du Conseil, du 14 juin 1993, relative aux dispositifs
médicaux, JOCE L 169 du 12.7.1993, p. 1-43, modifiée par
la Directive 2000/70/CE du 16 novembre 2000
[R2] : Directive 2000/70/CE du
Parlement européen et du Conseil du 16 novembre 2000 modifiant
la Directive 93/42/CEE du Conseil en ce qui concerne les dispositifs
médicaux incorporant des dérivés stables du sang
ou du plasma humains, JOCE L 313 du 13.12.2000, p 22-24
[R3] :
Arrêté du 3 octobre 1995 relative aux modalités
d’utilisation et contrôle des matériels et dispositifs
médicaux assurant les fonctions et actes cités aux
articles D.712-43 et D.712-47 du code de la santé publique, NOR
: SANH9503013A, Version consolidée au 13 octobre 1995
[R4] : Loi
n°98-535 du 1er juillet 1998 relative au renforcement de la veille
sanitaire et du contrôle de la sécurité sanitaire
des produits destinés à l’homme, NOR : MESX9702267L
(Article 14 sur les exigences en maintenance et contrôle
qualité des dispositifs médicaux), JORF n°151 du 2
juillet 1998 page 10056
[R5] :
Décret n°96-32 du 15 janvier 1996 relatif à la
matériovigilance exercée sur les dispositifs
médicaux et modifiant le code de la santé publique
(deuxième partie : Décrets en Conseil d'Etat), NOR:
TASH9523427D, Version consolidée au 17 janvier 1996
[R6] :
Décret n°2001-1154 du 5 décembre 2001 relatif
à l’obligation de maintenance et au contrôle
qualité des dispositifs médicaux prévus à
l’article L. 5212-1 du code de la santé publique, JORF du 7
décembre 2001, p 19481, NOR: MESP0123968D
[R7] :
Arrêté du 3 mars 2003 fixant les listes des dispositifs
médicaux soumis à l’obligation de maintenance et au
contrôle qualité mentionnés aux articles L. 5212-1
et D. 665-5-3 du code de la santé publique, JORF n°66 du 19
mars 2003 page 4848, NOR: SANP0320928A
Documents normatifs
[N1] : NF
S99-170 (2000-09) Maintenance des dispositifs médicaux –
Modèles pour l’assurance qualité en production,
installation et prestations associées
[N2] : XP S
99-171 Maintenance des dispositifs médicaux - Modèle et
définition pour l’établissement et la gestion du registre
sécurité, qualité et maintenance d’un dispositif
médical (RSQM) - AFNOR - Décembre 2001 – Indice de
classement
Rapports publics
[RP1] :
Maintenance préventive, BI Kouadio, Stage TSIBH, UTC, 2004-2005,
URL : http://www.utc.fr/tsibh
[RP2] : activité de contrôle
qualité de dispositif médical électrocardiographe,
Glain F, Losseni D, Medina O, Projet (ou Stage), Certification
Professionnelle ABIH, UTC, 2010
[RP3] : Normalisation et exploitation des
dispositifs médicaux : 4 normes essentielles et leurs impacts
sur un service biomédical, Lionel Honoré, Dominique
Pinard, Julien Taglia - Projet d'Intégration - TSIBH 2006 - UTC
–
URL : http://www.utc.fr/tsibh ;
Université de Technologie de Compiègne
[RP4] : Mise en œuvre d’une politique de maintenance
et de contrôle qualité des dispositifs médicaux,
A.Detalminil, Stage TSIBH, UTC, 04-05,
URL : http://www.utc.fr/tsibh
[RP5] : organisation et évolution de la
maintenance préventive au SBM,
URL : http://www.utc.fr/~farges/spibh/00-01/stage/Lejeune/lejeune.htm
[RP6] : Mise en place de la maintenance
préventive et de sont organisation au sein d'une structure
hospitalière privée, Bigot Franck, Certification
Professionnelle TSIBH, UTC, 2009
URL : http://www.utc.fr/tsibh ;
Université de Technologie de Compiègne
[RP7] : Organisation de l'obligation de maintenance
et du contrôle de qualité des dispositifs médicaux,
TSIBH, UTC, 2006
URL : http://www.utc.fr/tsibh ;
Université de Technologie de Compiègne
GLOSSAIRE
ABIH : Assistant Biomédical en Ingénierie
Hospitalière
AFNOR : Agence Française de Normalisation
AFSSAPS : Agence Française de Sécurité Sanitaire
des Produits de Santé
CHRD : Centre Hospitalier René Dubos
CQ : Contrôle Qualité
DM : Dispositif Médical
ECME : Equipements de Contrôle, de Mesure et d’Essai
GMAO : Gestion de la Maintenance Assisté par Ordinateur
IRM : Imagerie par Résonance Magnétique
JO : Journal Officiel
MCO : Médecine Chirurgie Obstétrique
MP : Maintenance Préventive
QQOQCP : Qui, Quoi, Où, Quand, Comment, Pourquoi
RSQM : Registre Sécurité Qualité et Maintenance
SAV : Service Après-Vente
SBM : Service Biomédical
UTC : Université de Technologie de Compiègne
ANNEXES
[Annexe 1] :
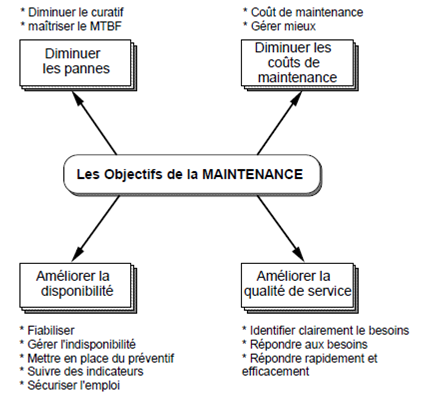
Présentation de la maintenance
a) Objectifs de la maintenance industrielle
Figure 17 : Les
objectifs de la maintenance
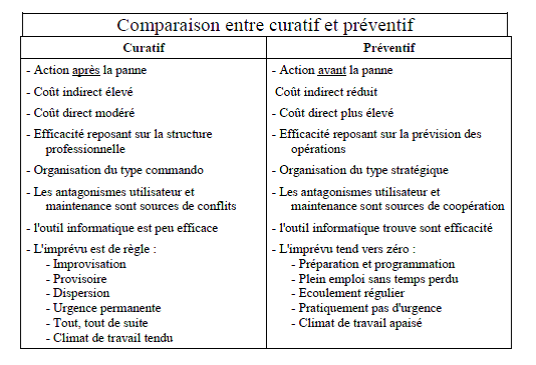
b) Types de maintenances pour le domaine
biomédical
Il existe plusieurs types de maintenance ; pour le biomédical,
on distingue surtout la maintenance curative et la maintenance
préventive:
Figure 18 : Comparaison entre curatif
et préventif
[Annexe 2] : Onglet
« Grille d’autodiagnostic »
[Annexe 3] : Onglet «
résultats »
[Annexe 4] : Exemple de
calcul de la criticité
Tableau 14: Exemple ce calcul de la
criticité des DM
Critère P : incidence des Pannes en cas d’arrêt du
système
- 0,01 : répercussions graves
- 1 : répercussion sur la qualité des soins
- 2 : corrections des soins possibles
- 3 : aucune incidence sur la qualité des soins
Critère I : Importance des équipements
- 0,01 : équipement stratégique
- 1 : important
- 2 : secondaire
- 3 : équipement de secours
Critère E : Etat du dispositif
- 0,01 : à rénover ou à réformer
- 1 : à réviser
- 2 : à surveiller
- 3 : à l’état spécifié
Critère U : taux d’Utilisation
- 0,01 : saturé
- 1 : élevé
- 2 : moyen
- 3 : faible
Ensuite on calcule le critère PIEU= P x I x E x U
En fonction de ce critère, il est possible de classer les DM
PIEU < 1 : très critique
1 < PIEU < 10 : moyennement critique
PIEU > 10 : moins critique
(Source : Technologie biomédicale [I3])
[Annexe 5] : Calcul du
temps de maintenance en interne
La maintenance est assurée par 3 techniciens :
- 1 technicien pour les interventions curatives dans les services de
soins
- 1 technicien pour la maintenance curative en atelier
- 1 technicien pour la maintenance préventive
Le temps de travail d’1 technicien à l’année est de 1580
heures.
Nombre d’heures de maintenance interne = 1580 heures
La maintenance préventive interne n’est plus assurée
lorsqu’un technicien est absent.
En effet, les techniciens sont des membres de commission dans
l’hôpital. Ils sont absents 17 jours dans l’année.
Il faut donc soustraire ces 17 jours d’instances :
17 jours x 7 heures (1 journée de travail) = 119 heures
Nombre d’heures de maintenance interne = 1580 heures - 119 heures =
1461 heures
Un des techniciens travaille à 80% toute l’année, on doit
aussi soustraire les 20 % d’heures restantes:
1580 heures x 20% = 316 heures
On soustrait les 20% :
Nombre d’heures de maintenance interne = 1461 heures – 316 heures =
1155 heures
Conclusion : Le temps alloué à la maintenance
préventive en interne pour l’année est de 1155 heures.